Semana 12:
Planificación familiar - sumario (resumen)
Pavlusha K. Luyando Joo
Para aquellos que supieron corregir el camino
A Kris y a Juan
MÉTODOS NATURALES DE PLANIFICACIÓN
FAMILIAR
TEXTO RECOPILATORIO
Concepto de planificación familiar natural
PFN=planificación familiar natural.
1. Indicaciones generales sobre relaciones y la
contracepción
Hay diversos conceptos biológicos de la anticoncepción
aplicando el saber sobre los ritmos biológicos en conexión
del ciclo menstrual:
-- llamado "métodos de auto-observación" respetando las
días de la fertilidad de la mujer [1]
[1] Cler, "L'utilisation des MAO (méthodes
d'auto-observation)", fascículo 2, Amour et Famule,
Dialogue d'amour etfécondité, 1986 (157-158)
-- llamado "métodos de abstinencia o continencia
periódica" con la abstinencia sexual durante las días de
la fertilidad de la mujer.
-- llamado "métodos diagnósticos de la fertilidad"
sabiendo cuando son los días fértiles de la mujer [2].
[2] J. Mucharski, "Failure rates and
designation of the biologic methods", History of the
biologic control of human fertility, Fall River Modern
Printing Company, USA, 1981, cap. 22, 109-11
-- llamado "control biológico".
Fue una definición de la planificación familiar natural
(PFN) por la Organización Mundial de la Salud (OMS) en
1979 [3]:
[3] World Health Organization, Family Planning
based on periodic abstinence; a preliminary glossary
(draft), Annex in Porceedings of an International
Conference on the Sate of the art in NFP, Washington,
D.C. 1979. Organización Mundial de la Salud. Blithe
(Centre for Health and Medical Education), Educación en
fertilidad familiar, Materiales para la enseñanza sobre
métodos de planificación familiar natural dirigidos a
educadores, Ginebra, 1989. C.A. Lanctót, "Natural family
planning", Clin Obstet Gynecol, April, 1979 (6,1), 109.
"La PFN se refiere a técnicas para buscar o evitar los
embarazos mediante la observación de los signos y síntomas
que, de manera natural, ocurren durante las fases fértiles
e infértiles del ciclo menstrual. Está implícito en la
definición de PFN que cuando se practica para evitar
embarazos:
a) No se utilizan fármacos, procedimientos mecánicos ni
quirúrgicos.
b) Debe haber abstinencia de las relaciones sexuales
durante la fase fértil del ciclo menstrual.
c) La relación sexual debe ser completa cuando ocurra."
La PFN, se apoya en tres conceptos distintos, pero
complementarios:
a) se observa el ciclo de la mujer con sus días fértiles e
infértiles para tener sexo sin niño
[p.1]
b) la pareja todavía no quiere un bebe pero quiere
disfrutarse
c) la pareja crece mentalmente con la disciplina con la
madurez y autonomía.
[p.2]
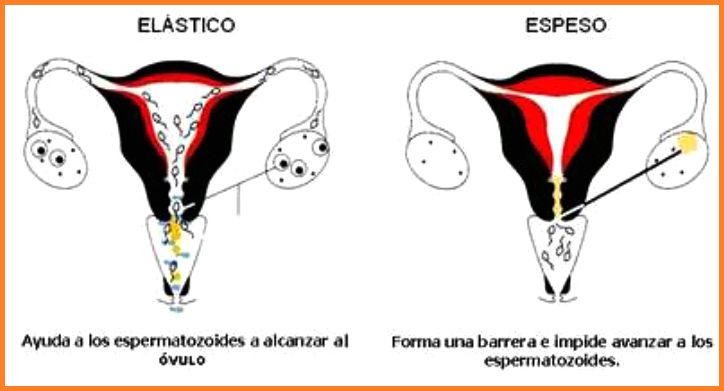
[Anticonceptivos mecánicos]
Hay voces que dicen que anticonceptivos mecánicos serían
una violación del mecanismo fisiológico. Los métodos
naturales
-- respetan el ritmo natural
-- en coordinación de los dos parejas
-- respetan la naturaleza de la sexualidad femenina.
[Hay voces "cristianas" que quieren prohibir el sexo
cuando no hay perspectiva familiar]
Hay voces que dicen que el sexo tiene una "bondad" y que
importaría la "intención" y la "actuación moral" [5]
[5] R. García de Haro, Aceprensa servicio
18/916-2991.
Hay voces que dicen que sexo sin niños sería "intención no
recta" y quieren prohibir cada contracepción.
Hay voces que quieren prohibir el sexo cuando no hay la
perspectiva para tener una familia y paternidad y
maternidad. Solo con la familia la vida es "con el
Creador". [6]
[6] "Responsabilidad en el amor y ante la
procreación", discurso de Juan Pablo II al curso sobre
regulación natural de la fertilidad (14-XII-1990), DP.,
Madrid, Enero 1991
2. La contracepción con el sentimiento para el
moco del cérvix
FISIOLOGÍA DEL CÉRVIX (cuello uterino), BASE DEL
RECONOCIMIENTO DE LA FERTILIDAD FEMENINA
El Prof. Emérito Erik Odeblad en Umea (Suecia) fue
investigando en los años 1950s sobre el cérvix y sus
secreciones.
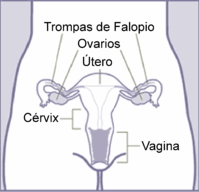
Órganos genitales de la mujer con ovarios, trompas,
útero, cérvix (cuello uterino) y vagina - esquema [1]
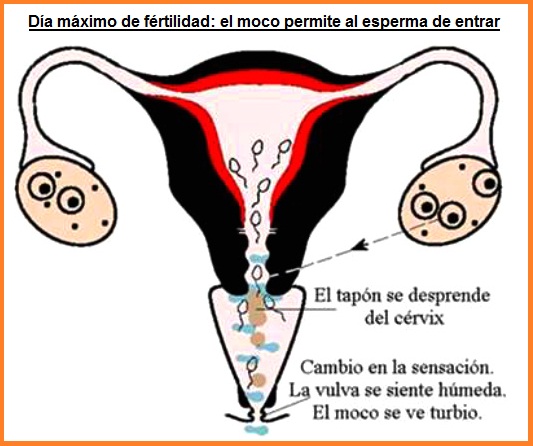
El cérvix produce una secreción. La secreción fluye a la
hacia la vagina y logra a la salida. Durante el trayecto
del cérvix a la salida de la vagina siguen cambios con la
secreción. Las mujeres observan lo que pasa. Con el
esquema del "Método de la Ovulación Billings" sigue la
investigación según las indicaciones las siguientes:
<1) Macro y micro anatomía del cérvix
2) Estimulación de la secreción del moco cervical
3) Propiedades del moco cervical
4) Descripción de los distintos tipos de moco cervical
5) Evolución del síntoma mucoso en un ciclo ovulatorio
fértil
6) Percepción del flujo mucoso en los genitales
externos.>
Macro y micro anatomía del cérvix (cuello uterino)
[p.3]
El cérvix (cuello uterino) es la salida del útero (de la
matriz) con apr. 25mm. El cuello uterino se separa de la
matriz por una zona "istmo" de 5 a 7mm.
Tiene aproximadamente 25 mm de largo y está separado del
cuerpo del útero por una delgada zona de 5 a 7 mm de
largo, llamada istmo. La fig. 1 muestra las principales
estructuras anatómicas del aparato genital femenino.
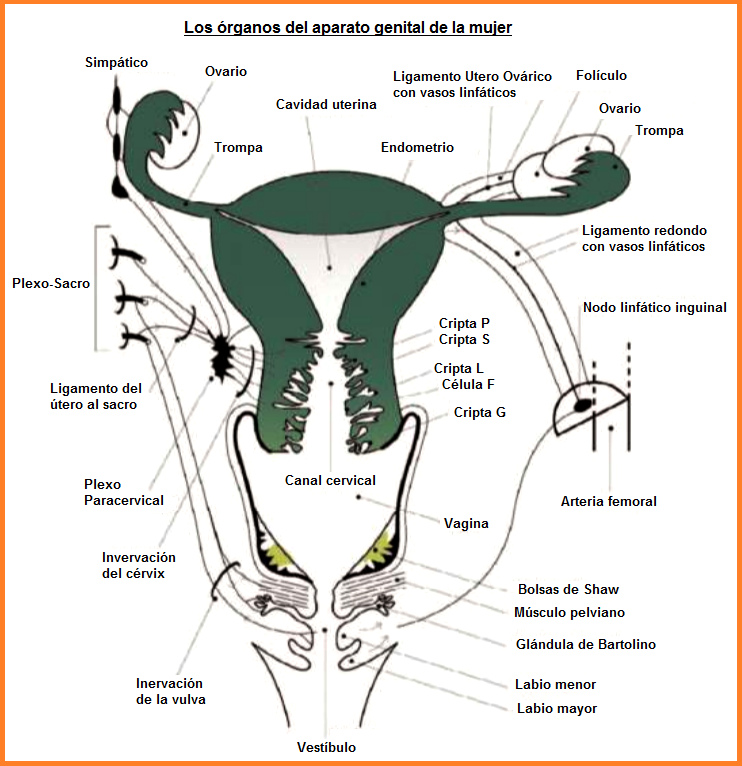
Fig. 1: Los órganos del aparato genital de la mujer
Al lado izquierdo hay las conexiones con el sistema
nervioso - al lado derecho hay la conexión con el sistema
linfático.
[El sistema nervioso vegetativo: nodos "plexos
paracervicales" para el moco]
El cérvix es manejado por el sistema nervioso vegetativo.
Ese mecanismo transporta fibras nerviosas simpáticas y
parasimpáticas.
En los dos lados hay un nodo "plexo paracervical"
(estación repetidora de señales) con fibras nerviosas
conectadas
-- al útero
-- a las trompas de falopio
-- a los ovarios
-- a la vagina
-- a la vulva.
[Los ovarios controlan el moco - neurotransmisores estimulan
el moco]
Es el ovario que produce las hormonas y conexiones
nerviosas y por esas dos cosas tiene el control sobre el
moco cervical.
Algunos neurotransmisores (p.e. noradrenalina) tienen un
efecto estimulante para la secreción del moco (tipo S,
probablemente tb. del tipo P).
[El sistema linfático para indicar la ovulación]
El sistema linfático es un signo auxiliar para indicar la
ovulación
Conexiones del sistema linfáticos hay
-- con los ovarios
-- con el cuerpo del útero
-- con la ingle
-- con la vulva.
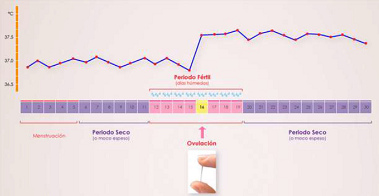
[La señal 1 de la ovulación: La sensibilidad del
ganglio linfático 1 a 2 días alrededor de la ovulación]
El ganglio linfático da la señal de la ovulación 1 o 2
días alrededor de la ovulación. Es un agrandamiento y
mayor sensibilidad a la altura de la ingle a la misma
altura como son los ovarios [p.4]. Son dos ovarios y son
dos ganglios. Se agranda el ganglio al lado del ovario que
va a ovular.
El test:
<La mujer hace este examen acostada y ubicando sus
manos sobre las ingles con sus dedos apuntando a los pies.
El dedo mayor sentirá el pulso de la arteria femoral y el
dedo índice palpará el ganglio del tamaño de una arveja.
Si se hace este examen diariamente, la mujer podrá evaluar
el desarrollo del signo, notando el aumento de tamaño y
mayor sensibilidad cuando se lo presiona, determinando de
qué lado está ovulando.>
Unas mujeres sienten el signo en forma pronunciada. Otras
mujeres no sienten nada.
[La señal 2 de la ovulación: el hinchazón de la vagina]
La conexión linfática provoca un hinchazón de la vulva
(edema vulvar) así los labios mayores se hinchan y la
entrada es más estrecha. El labio al lado del ovario
activo hincha más. Se acumula líquido en uno de los lados
puede ser por un bloqueo.
La mujer puede notario más claramente con la ayuda de un
espejo (Fig. 1b).
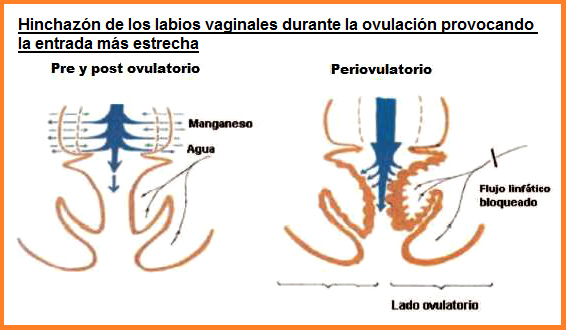
Fig. 1b). Hinchazón de los labios vaginales (edema
vulvar) durante la ovulación provocando la entrada más
estrecha
[El cérvix (el cuello uterino)]
La pared interior del cérvix (endocervix) está con una
mucosa de células epiteliales. Cuando vienen hormonas e
impulsos de nervios (impulsos neurales) así fabrican moco
cervical que se queda al interior del canal cervical con
un ancho de 5 a 8mm.
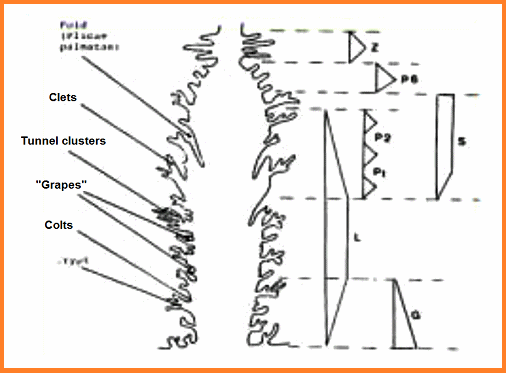
Fig. 2: El cérvix (cuello uterino) con su pared interior
(endocervix) - esquema
La pared interior "endocervix" no tiene una superficie
plana pero plegada
-- con estructuras exofíticas ("pliegues", en inglés
"folds")
-- con racimos de uvas (en inglés "grapes")
-- con estructuras endofíticas (internas) como "criptas",
hendiduras (rajas, en latín: clefis (llave)) y túneles (en
inglés: tunnel clusters).
Hay voces que describen eso como tallo de una palmera (en
latín: "plicae palmatae").
[Las pliegues del cérvix (cuello uterino)]
Las pliegues son siempre más con la madurez de la chica y
como mujer adulta hay
-- 20 a 50 pliegues
-- 200-900 criptas
lo que depende
-- de los nacimientos de bebes y de otros factores
-- de la edad
-- los partos provocan reducciones de pliegues.
Los racimos y las hendiduras producen otra sustancia
mucosa.
[El moco de las criptas]
Las criptas ocupan la mayor parte del endocervix y
producen el moco cervical como fuente principal:
-- son cavidades individuales
-- son divididas en pequeñas cavidades
-- tienen muchos ramos.
Durante el embarazo las criptas cambian muchas veces su
forma con fusiones de 2 criptas formando una o formando
bifurcaciones.
De las células epiteliales de las criptas (cubren 90-95%)
viene el moco cervical.
En la fig. 3 puede verse un esquema para una cripta de
tipo S. En dicho revestimiento epitelial también existen
aprox. un 10% de células ciliadas.
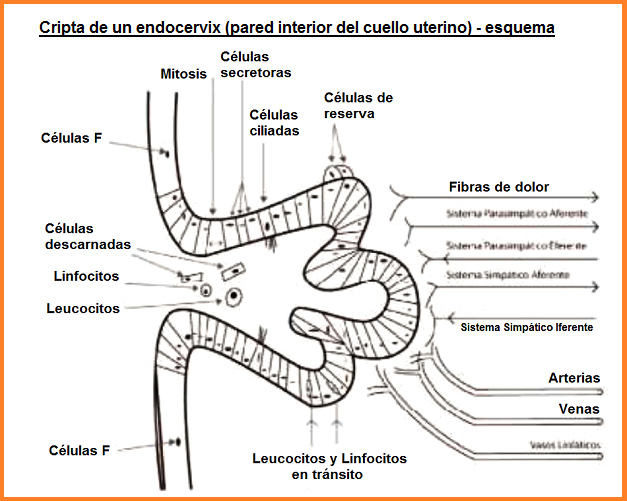
Fig 3: Esquema de una cripta del endocervix (pared
interior del cuello uterino) [p.6]
El flujo sanguíneo arterias y venas) alimenta las células
epiteliales. Las células tienen conexiones con las fibras
nerviosas del sistema vegetativo y con vasos linfáticos.
Por eso en el moco cervical hay
-- no solo células secretoras descamadas que son siempre
remplazados, y también
-- linfocitos y leucocitos.
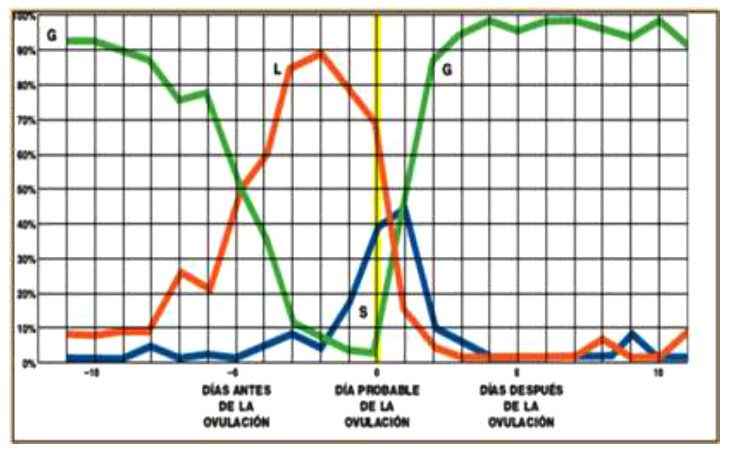
[4 tipos de criptas diferentes: G, L, S, P]
Las criptas G. L, S y P producen 4 tipos de moco
diferentes. Entre las aberturas de las criptas están las
células F (en inglés: fundamental cells) que son células
indiferenciadas y que producen otro moco que es como un
moco básico para los otros que son de las criptas G, L, S
y P.
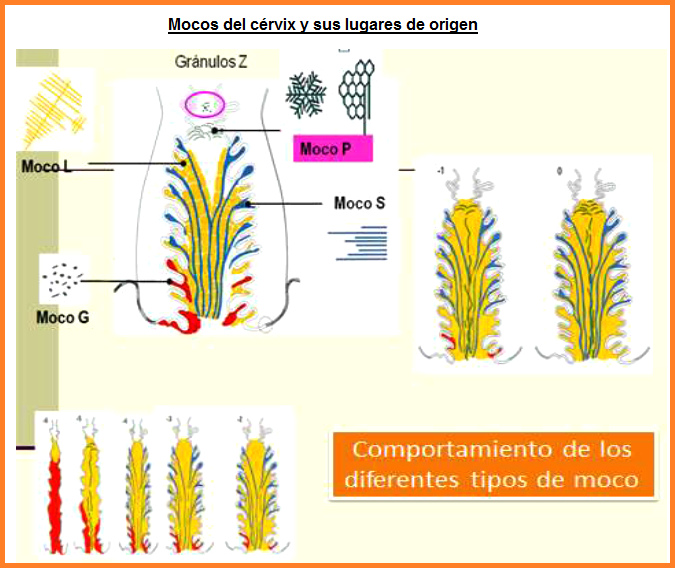
Fig. 14: Mocos y
sus lugares de origen - y gránulos Z
[p.17]
[Pliegues en la vagina]
Hay dos pliegues en la vagina al fin cerca de la salida
(en la posición distal, lejos del centro del cuerpo). Eso
son las Bolsas de Shaw (en inglés: Pockets of Shaw). Esas
bolsas "pueden absorber agua y material de bajo peso
molecular, por acción del elemento manganeso."
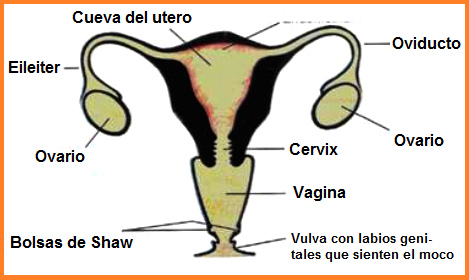
Órganos del aparato genital de la mujer con las bolsas
de Shaw [p.7]
Los mocos diferentes del cérvix de la mujer
Estimulación de la secreción del moco cervical
Los componentes del moco cervical son
a) moléculas de moco (mucinas)
b) agua
c) "compuestos químicos y bioquímicos disueltos (cloruro
de sodio, cadenas de proteínas, enzimas, etc.)"
La Fig. 4 muestra una esquema de una molécula de moco
(mucina).
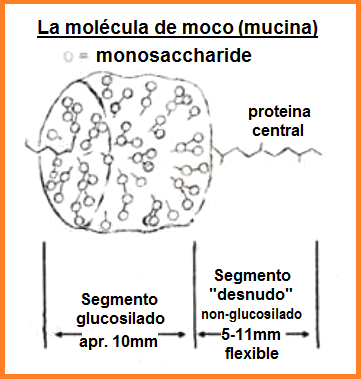
Fig. 4: La molécula de moco (mucina)
[La forma de la mucina]
<Cada mucina está formada por una glicoproteína, la
cual presenta dos partes: un segmento no glucosilado o
“desnudo” y un segmento glucosilado. Una proteína central
está rodeada por moléculas de diferentes azúcares anexados
en el segmento glucosilado, y la proteína central continúa
linealmente formando la parte desnuda. Las moléculas de
moco se unen entre sí por medio de interacciones químicas
formando un gel o red tridimensional. La solución acuosa
está presente en los agujeros de dicha red.>
[Mocos G, L, S, P2 y P6 con azúcares
diferentes]
<La composición de los azúcares es probablemente
diferente en los distintos tipos de moco G, L, S, P2 y P6.
Esto contribuye a las diferentes formas en que se unen las
mucinas para formar los distintos tipos de moco.>

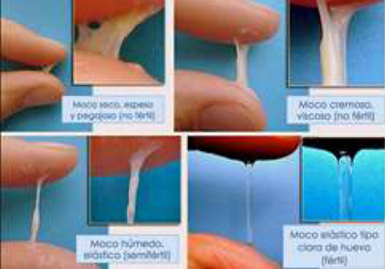
Fig. 15 Características del moco cervical: seco,
cremoso, húmedo, claro [p.18]
[El moco G]
<La fig. 5 indica como las mucinas se agregan a naves
de enlaces intermoleculares (van der Waals, puente
hidrógeno, unión peptídica, etc.) para formar una red de
moco G.>
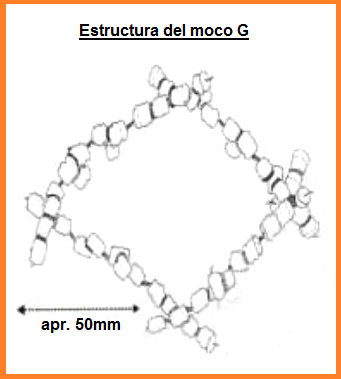
Fig. 5: Estructura del moco G
[Las estimulaciones]
-- el moco G es estimulado por la progesterona
-- los mocos L, S, P2 y P6 son estimulados por los
estrógenos, cada uno con su propio nivel de sangre
-- los mocos S y P6 tb. son estimulados por la
noradrenalina
[El tiempo para las estimulaciones]
La respuesta a los estímulos hormonales es relativamente
lenta (una a varias horas).
Cita:
<La respuesta de las células epiteliales a los
estímulos hormonales es relativamente lenta (una a varias
horas). Los mocos S y P6 también pueden ser estimulados
por la noradrenalina, la cual describe un pico cerca de la
ovulación y otros neurotransmisores, cuya estimulación
genera un mecanismo de respuesta más rápido, del orden de
unos pocos minutos.> [p.8]
Propiedades del moco cervical
Propiedades son
-- viscosidad
-- transparencia
-- capacidad de formar hilos
-- capacidad de conducción de los espermatozoides etc.
Cuando Prof. Odeblad fue investigando los mocos fueron
distinguidos por su contenido de agua. Él mejoró la
distinción por sus mediciones de viscosidad y concluyó que
deberían ser diferentes tipos de moco que vienen de
criptas diferentes.
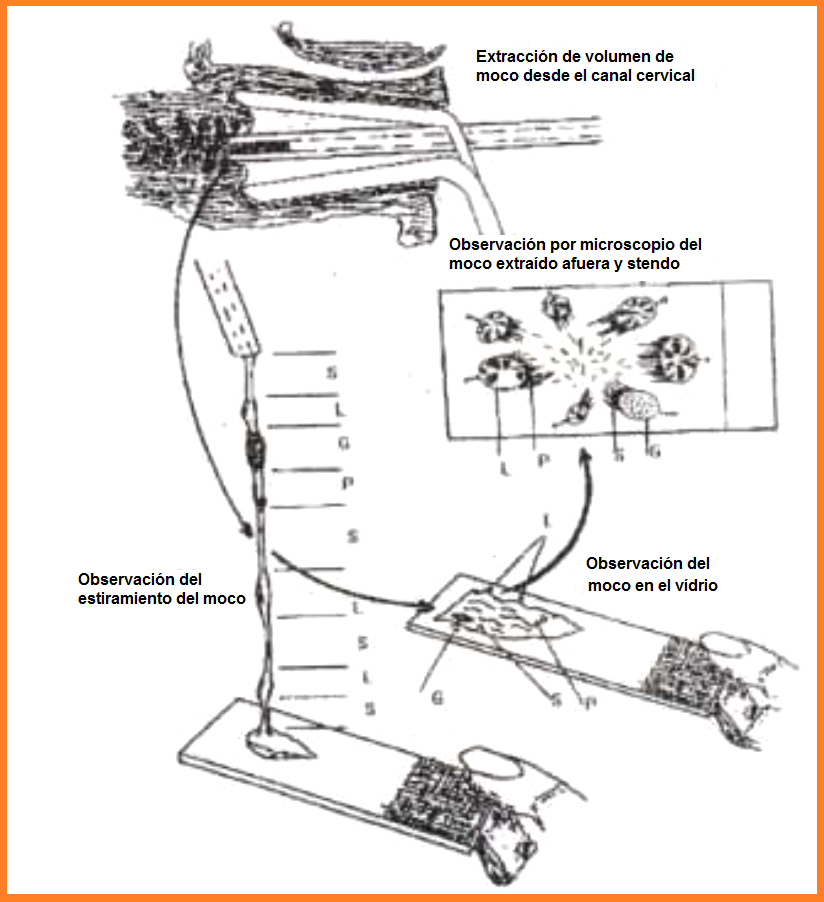
[La técnica de estudiar moco cervical]
Cita:
<La presencia de los diferentes tipos de moco en
realidad puede ser detectada en forma muy sencilla. En la
fig. 6 se gráfica la técnica de “spread-out” para estudiar
el moco cervical, se extrae moco del canal cervical con un
tubo de vidrio o pipeta, se extiende sobre un portaobjetos
y se examina a ojo desnudo cuando está todavía húmedo: se
ven capas delgadas de moco de baja viscosidad y partes
elevadas (como colinas) que indican un moco más viscoso,
algunas son transparentes y otras opacas. Si se extiende
en las cuatro direcciones y se deja secar el moco,
entonces se produce la cristalización de los diferentes
tipos de moco, con patrones característicos, los cuales
pueden estudiarse con el microscopio óptico o electrónico.
Con esta técnica se estudian los diferentes tipos de
moco.>
Moco 01
Moco 02
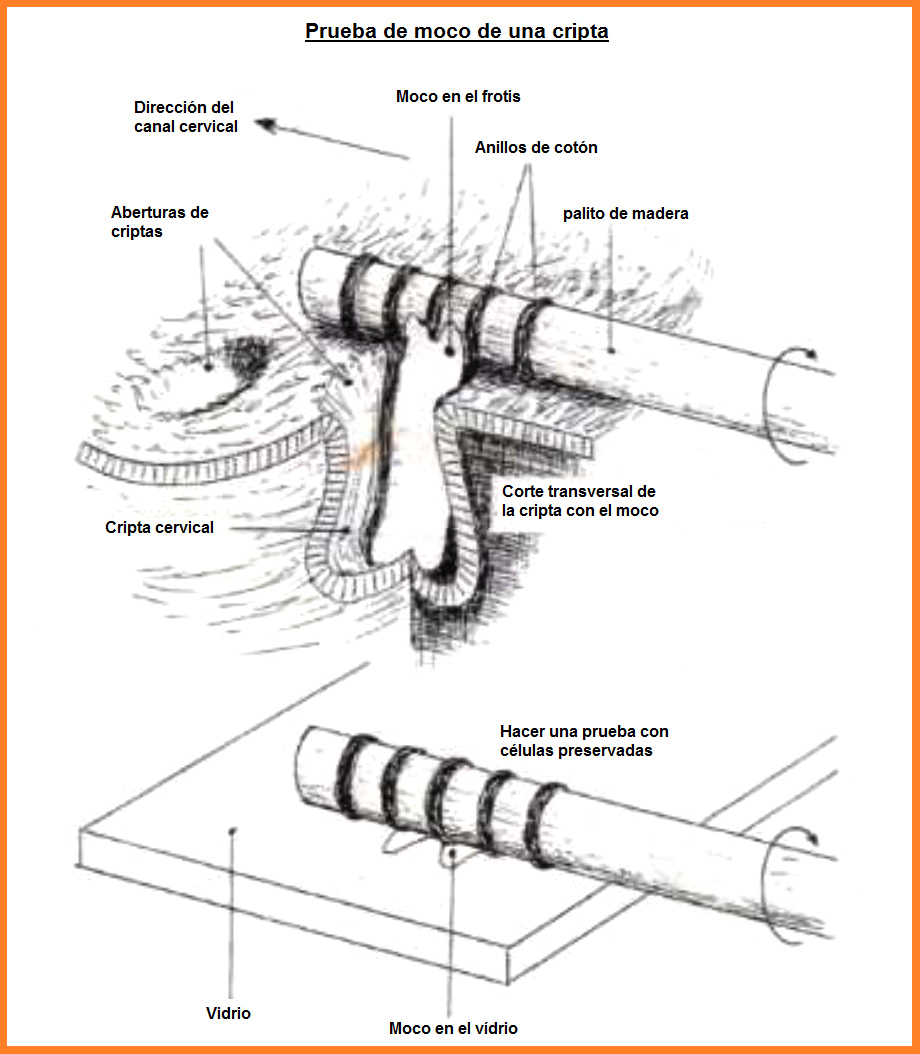
[La técnica de estudiar moco cervical: la "impresión
cervical"]
<La fig. 7, ilustra la técnica más reciente conocida
como “impresión cervical”, permite el mapeo cervical
introduciendo unos hisopos de madera muy pequeños (mini
swabs) que contienen algunos anillos muy delgados de
algodón en el endocervix. Esto permite extraer el moco
adherido [p.9] y luego realiza: una “impresión” sobre un
portaobjetos, simplemente rotando dicho hisopo. Permite
estudiar las células secretoras del moco cervical. >
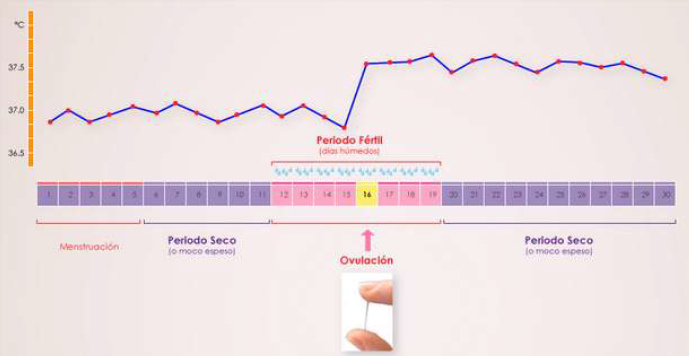
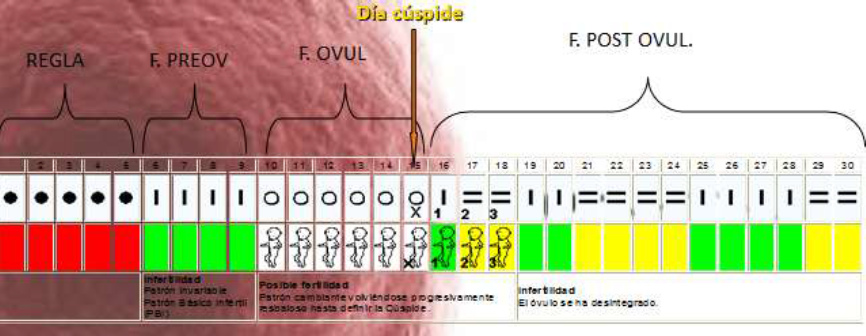
Descripción de los diferentes tipos de moco
Moco G (de gestagénico):
<Está presente en el canal cervical en todas las fases
del ciclo menstrual alcanzando su mínimo en la fase fértil
y su máximo (90-99%) en las denominadas primera y segunda
fase infértil (nomenclatura del método Billings). Es
producido por las criptas inferiores del cérvix. Es un
moco muy viscoso, por lo que constituye un tapón mecánico,
que cierra el cuello durante la mayor parte del ciclo
evitando la entrada del esperma. Al ser desecado, no tiene
una formación cristalina. Contiene células epiteliales,
leucocitos y linfocitos y también gammaglobulinas y otros
agentes microbianos, por lo que actúan como parte del
sistema inmunológico protector de los órganos genitales
superiores.
Hay 2 tipos de moco G: el moco G-, secretado en la primera
fase infértil, impenetrable a los espermatozoides, pero
con menor n° de células y una malla más ancha; y el moco
G+, secretario después de la ovulación con malla más
cerrada y mayor número de células. Ambos tipos son
estimulados por la progesterona.>
Moco L (de “loaf-shaped”)
<Es secretado por las criptas ubicadas a todo lo largo
del canal cervical. Su producción es estimulada por
niveles ascendentes de estrógeno. Cuando se seca,
cristaliza con un típico patrón de helecho: cristales con
ángulos rectos (90°) hacia el tronco principal. Es de
viscosidad intermedia y es secretado durante toda la fase
fértil ( totaliza un 60-80% en la mitad del período
fértil).
Cumple dos funciones fundamentales:
a) sostén estructural del moco S y P. El moco L es
liberado en forma de pequeños lóbulos (“hogazas de pan”)
de 1 mm de tamaño, que rellenan el canal cervical.
Probablemente se producen más de 30 lóbulos durante el
período fértil, formando una “hilera de perlas”. Sobre
éstos lóbulos se apoyan los hilos del moco más fluido, de
tipo S.
b) sistema de ‘filtrado. Hay evidencias que el esperma de
baja calidad (poca movilidad, movimientos curvilíneos) es
capturado en zonas especiales de los lóbulos L,
denominados “microbolsillos”. Los espermatozoides débiles
no pueden “saltar” de un canal S a otro y entonces son
conducidos hacia los lóbulos L. En cambio los
espermatozoides más móviles “saltan” entre micelas de moco
S y progresan hacia arriba, alcanzando las criptas S.>
[p.10]

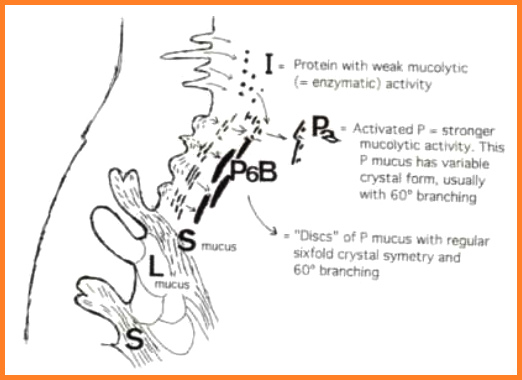
Figura 8: patrones de cristalización de los diferentes
tipos de moco